Как питаться при панкреатите
Частое расстройство здоровья, при котором наблюдается воспаление поджелудочной железы, называется панкреатитом. Это хронический процесс, при котором лекарственные препараты только помогут облегчить состояние.
Правильное питание является основой хорошего самочувствия больного. Рассмотрим, какой рацион необходим на разных стадиях панкреатита.
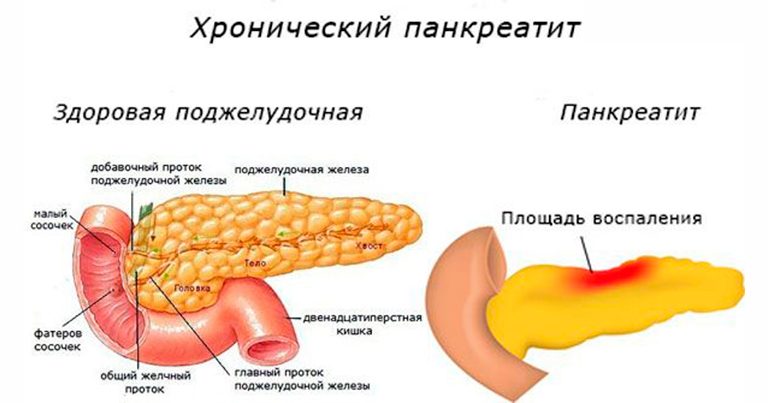
Рацион при панкреатите отличается в зависимости от тяжести течения и стадии болезни. В период острой стадии заболевания или обострения хронической формы больного направляют на стационарное лечение. Сильные схваткообразные боли, повышение температуры, иногда до 40С, рвота и диарея, требуют вызова экстренной помощи. Если обострение проходит менее остро, то можно остаться и вызвать врача на дом. В любом случае, больному необходим полный покой, холод к поджелудочной железе и голодание.
Отказ от пищи может продолжаться от суток до пяти дней, в зависимости от симптоматики. Длительность голодания определяет врач. Он назначает обезболивающие препараты, консервативную терапию, и по необходимости витамины и микроэлементы внутривенно капельно. Больному разрешается теплое питье – минеральная вода без газа или некрепкий чай.
Следующая стадия – щадящая диета. Блюда следует готовить в отварном виде и на пару. Соль следует сильно ограничить, специи и острые продукты строго исключить. Необходимо дробное питание, следует пить достаточно чистой воды комнатной температуры. Если пища уже хорошо усваивается, то к протертым и слизистым блюдам нужно постепенно подсоединять обычные продукты. Овощи и фрукты следует употреблять в отварном виде или запеченными. Можно пить фруктовые или ягодные компоты или кисели.
Разрешены овощные салаты из продуктов, которые не вызывают повышенное газообразование. Первые блюда лучше готовить на овощном бульоне, а мясо добавлять отдельно. Можно постепенно вводить сырые овощи и фрукты. Сладости подключают в виде меда или мармелада, но не более 30-40 гр. сахар можно заменить на сахарозаменители. Соль ограничить 3-5 гр. в сутки.
кисломолочные нежирные продукты – кефир, ряженка, сыры, творог;
каши из круп, преимущественно жидкие;
нежирное мясо и рыба – отварные, паровые и запеченные;
сладкие блюда – компоты, кисели, муссы, мармелад, желе, не сдобное печенье;
фрукты и овощи – отварные и запеченные;
напитки – некрепкий чай, разбавленные соки, щелочная минеральная вода.
бобовые культуры, кукурузная крупа;
первые и горячие блюда на основе крепких мясных бульонов;
жирные сорта мяса и рыбы;
овощи, провоцирующие метеоризм, все виды консервированной пищи;
все острые соусы, специи;
кондитерская выпечка, свежие хлебобулочные изделия;
любые спиртные и газированные напитки, крепкий чай и кофе.
Самостоятельное лечение при воспалении поджелудочной железы недопустимо. С особой осторожностью следует относиться к ферментам, которые часто назначают при панкреатите. Следует помнить, что при регулярном употреблении ферментных препаратов, поджелудочная железа сокращает собственную секрецию естественных ферментов, поэтому следует точно соблюдать дозировку, предписанную лечащим врачом.
Правильное питание является основой хорошего самочувствия больного. Рассмотрим, какой рацион необходим на разных стадиях панкреатита.

Рацион при панкреатите отличается в зависимости от тяжести течения и стадии болезни. В период острой стадии заболевания или обострения хронической формы больного направляют на стационарное лечение. Сильные схваткообразные боли, повышение температуры, иногда до 40С, рвота и диарея, требуют вызова экстренной помощи. Если обострение проходит менее остро, то можно остаться и вызвать врача на дом. В любом случае, больному необходим полный покой, холод к поджелудочной железе и голодание.
Отказ от пищи может продолжаться от суток до пяти дней, в зависимости от симптоматики. Длительность голодания определяет врач. Он назначает обезболивающие препараты, консервативную терапию, и по необходимости витамины и микроэлементы внутривенно капельно. Больному разрешается теплое питье – минеральная вода без газа или некрепкий чай.
Питание в острый период панкератита
В тяжелом состоянии, кормление больного проводится через зонд жидкими питательными смесями. В домашних условиях питание тоже следует начинать на третьи или пятые сутки с жидких теплых углеводистых блюд. Питаться рекомендуется 5-6 раз в день, небольшими порциями 250-300гр. Пища должна состоять преимущественно из овощных супов, слизистых каш, жидких пюре из овощей. Затем в рацион вводят омлет на пару, рыбные или куриные суфле. Жиры должны быть преимущественно растительными, они вводятся по разрешению лечащего врача.Следующая стадия – щадящая диета. Блюда следует готовить в отварном виде и на пару. Соль следует сильно ограничить, специи и острые продукты строго исключить. Необходимо дробное питание, следует пить достаточно чистой воды комнатной температуры. Если пища уже хорошо усваивается, то к протертым и слизистым блюдам нужно постепенно подсоединять обычные продукты. Овощи и фрукты следует употреблять в отварном виде или запеченными. Можно пить фруктовые или ягодные компоты или кисели.
Стадия выздоровления
Хорошее самочувствие совсем не означает несоблюдение рациона. Чтобы поджелудочная железа начала нормально функционировать, необходимо продолжить щадящее питание. В стадии ремиссии разрешено нежирное мясо в виде паровых котлет, тефтелей, рагу. Можно употреблять до 60% животного белка, блюда из рыбы, нежирной мякоти курицы, кролика или индейки. Разрешаются кисломолочные продукты, творог, сливочное масло. Углеводная пища должна быть представлена кашами из злаков на воде или разбавленном молоке.Разрешены овощные салаты из продуктов, которые не вызывают повышенное газообразование. Первые блюда лучше готовить на овощном бульоне, а мясо добавлять отдельно. Можно постепенно вводить сырые овощи и фрукты. Сладости подключают в виде меда или мармелада, но не более 30-40 гр. сахар можно заменить на сахарозаменители. Соль ограничить 3-5 гр. в сутки.

Продукты, разрешенные при хроническом панкреатите
При заболевании поджелудочной железы, применяется стол №5. В него входят:кисломолочные нежирные продукты – кефир, ряженка, сыры, творог;
каши из круп, преимущественно жидкие;
нежирное мясо и рыба – отварные, паровые и запеченные;
сладкие блюда – компоты, кисели, муссы, мармелад, желе, не сдобное печенье;
фрукты и овощи – отварные и запеченные;
напитки – некрепкий чай, разбавленные соки, щелочная минеральная вода.
Продукты, которые не рекомендуются к употреблению:
все жареные блюда;бобовые культуры, кукурузная крупа;
первые и горячие блюда на основе крепких мясных бульонов;
жирные сорта мяса и рыбы;
овощи, провоцирующие метеоризм, все виды консервированной пищи;
все острые соусы, специи;
кондитерская выпечка, свежие хлебобулочные изделия;
любые спиртные и газированные напитки, крепкий чай и кофе.
Самостоятельное лечение при воспалении поджелудочной железы недопустимо. С особой осторожностью следует относиться к ферментам, которые часто назначают при панкреатите. Следует помнить, что при регулярном употреблении ферментных препаратов, поджелудочная железа сокращает собственную секрецию естественных ферментов, поэтому следует точно соблюдать дозировку, предписанную лечащим врачом.
Только зарегистрированные и авторизованные пользователи могут оставлять комментарии.
0
После трёх стафилококовых прививок и 10 лет жути, поставила крест на медицине. Выкарабкалась. У меня убийцами поджелудочной — желтки, шоколад, помидоры. Лекарства, витаминки — тоже против здоровья.
- ↓